2lek. stom., specjalista stomatologii ogólnej i zachowawczej; starszy asystent Poradni Dentystycznej CWPL „CePeLek” w Warszawie, ul. Koszykowa 78
Najczęstsze schorzenia narządu ruchu występujące u praktykujących lekarzy dentystów to zespoły przeciążeniowe typu cieśń nadgarstka, łokieć tenisisty (lub golfisty), boczne skrzywienie kręgosłupa, dyskopatie i zmiany zwyrodnieniowe stawów.
Zawód lekarza dentysty wymaga precyzji, opanowania, a także – wbrew pozorom – siły. Z zasady jednak jest to praca siedząca, statyczna. Najbardziej zaangażowane są kończyny górne i kręgosłup, praca nóg polega natomiast głównie na sterowaniu unitem stomatologicznym poprzez nacisk lub na przesuwaniu pedału rozrusznika, w zasadzie bez wysiłku. Z biegiem czasu rodzaj wykonywanej pracy predysponuje do powstawania zmian zwyrodnieniowych w jednym lub obu stawach kolanowych (ryc. 1-3).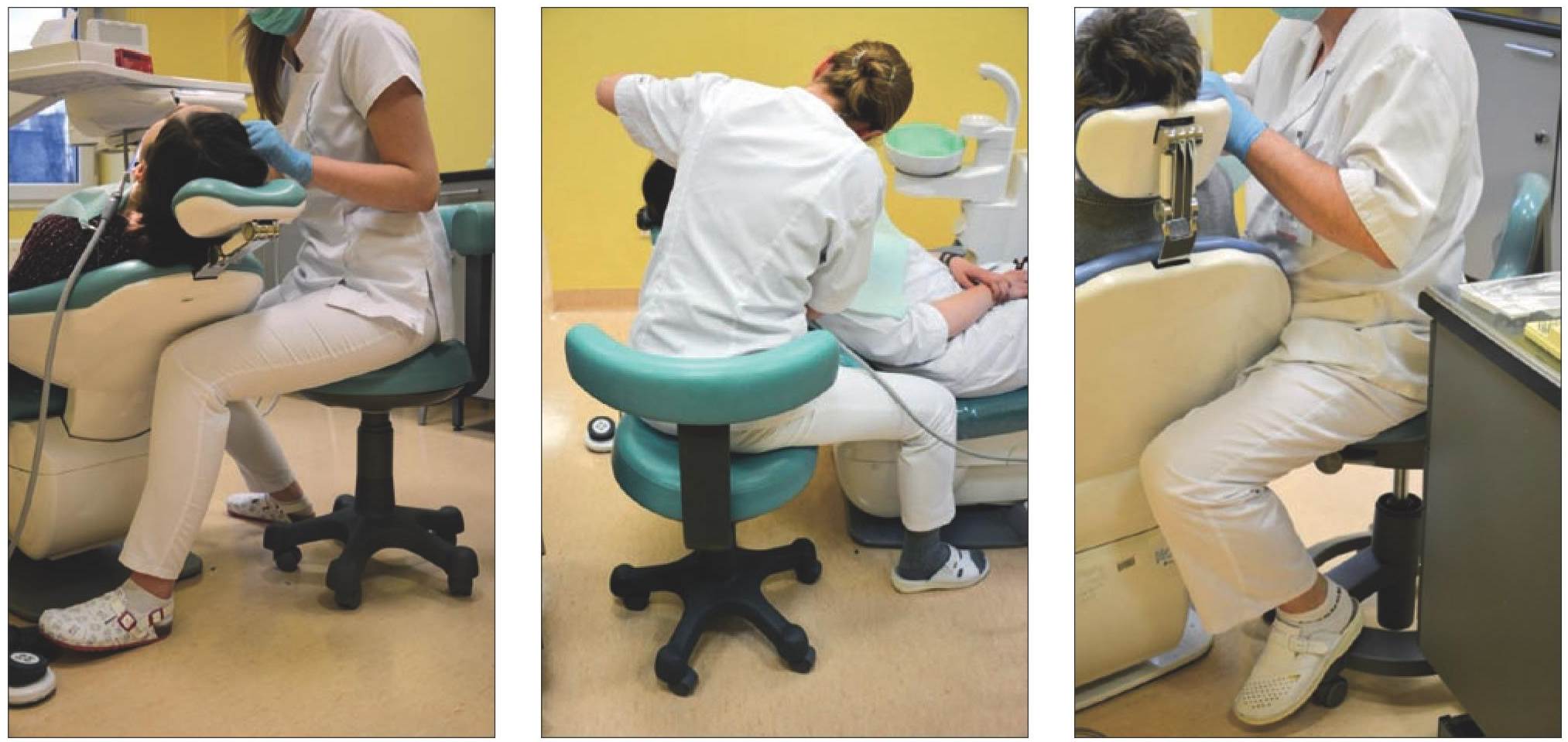
Ryc. 1, 2, 3. Typowe pozycje przyjmowane w czasie pracy lekarza dentysty.
Choroba zwyrodnieniowa stawów kolanowych, zwana także gonartrozą (gonarthrosis), jest obecnie najczęstszą przyczyną niepełnosprawności na świecie (ryc. 4). Wiąże się to ze skomplikowaną budową i mechaniką stawów. Ulegają one przeciążeniom i szybszemu zużywaniu się w przypadku zaburzeń statyki ciała. Gonartroza ma charakter postępujący i obejmuje wszystkie elementy tworzące staw kolanowy, tzn. chrząstkę stawową, warstwę podchrzęstną, błonę maziową, torebkę stawową i więzadła stawowe. Na powstawanie zmian zwyrodnieniowych stawów dodatkowo wpływają takie czynniki, jak wiek, płeć żeńska (zgodnie z danymi Naczelnej Izby Lekarskiej z 4 stycznia 2018 r. w Polsce zawód lekarza dentysty wykonuje 27 671 kobiet i 8978 mężczyzn), siedzący tryb życia, nadwaga, przebyte w przeszłości urazy stawu, zaburzenia hormonalne, a także toczące się przewlekłe procesy zapalne, np. reumatoidalne zapalenie stawów.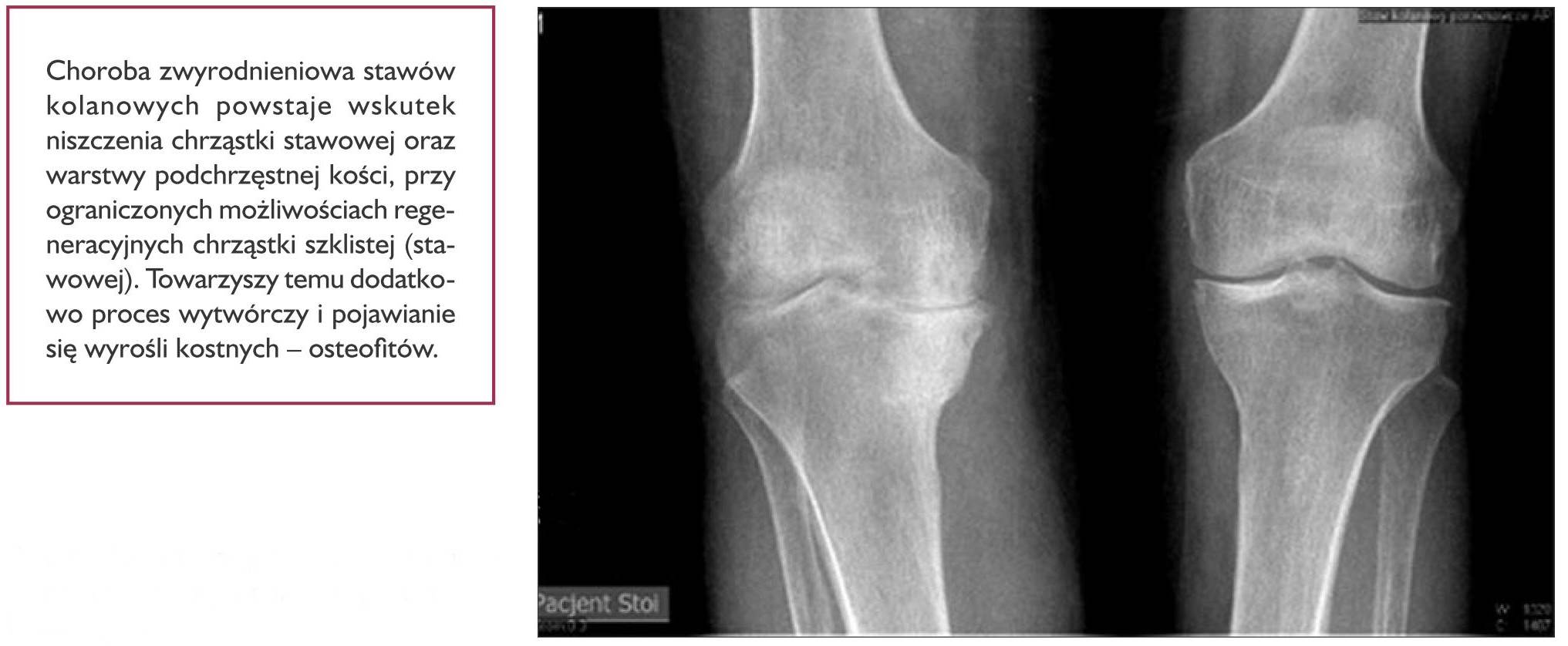
Ryc. 4. Zdjęcie rtg. zaawansowanych zmian zwyrodnieniowych stawów kolanowych.
W procesie zmian zwyrodnieniowych stawów kolanowych pojawiają się charakterystyczne objawy, takie jak: obrzęk stawu, podwyższona ciepłota, stopniowe zmniejszenie szpary stawowej, ograniczenie zakresu wykonywania ruchów, zgrzyty i trzaski podczas wstawania, kucania, osłabienie siły mięśniowej w kończynie, której dotyczy proces chorobowy. Występuje tzw. sztywność poranna, zmniejszająca się po „rozruszaniu”, jednak w zaawansowanym stadium choroby dolegliwości utrzymują się bez przerwy, również podczas snu. Stopniowo zmniejsza się zakres wyprostu, z czasem dochodzi do przykurczu zgięciowego w stawie. Ograniczenia te doprowadzają do zaburzeń chodu i dolegliwości ze strony stawów sąsiednich (skokowego, biodrowego), a nawet kręgosłupa.
Rutynowym postępowaniem leczniczym w przypadku dolegliwości ze strony stawów jest farmakoterapia, ale przede wszystkim – edukacja. Głównym celem leczenia zachowawczego w chorobie zwyrodnieniowej jest zniesienie bólu i poprawa wydolności czynnościowej stawu kolanowego. W początkowych stadiach choroby wystarczy zmiana nieprawidłowych nawyków żywieniowych, likwidacja nadwagi oraz wprowadzenie profilaktycznych form aktywności ruchowej (np. jazdy na rowerze, pływania czy popularnego nordic walking). W bardziej zaawansowanych stadiach wykorzystuje się różne formy fizjoterapii. Stosuje się przede wszystkim ćwiczenia indywidualne, rozciągające (stretching), ćwiczenia izometryczne, ćwiczenia czynne w odciążeniu oraz ćwiczenia wzmacniające siłę osłabionych mięśni (ryc. 5, 6).
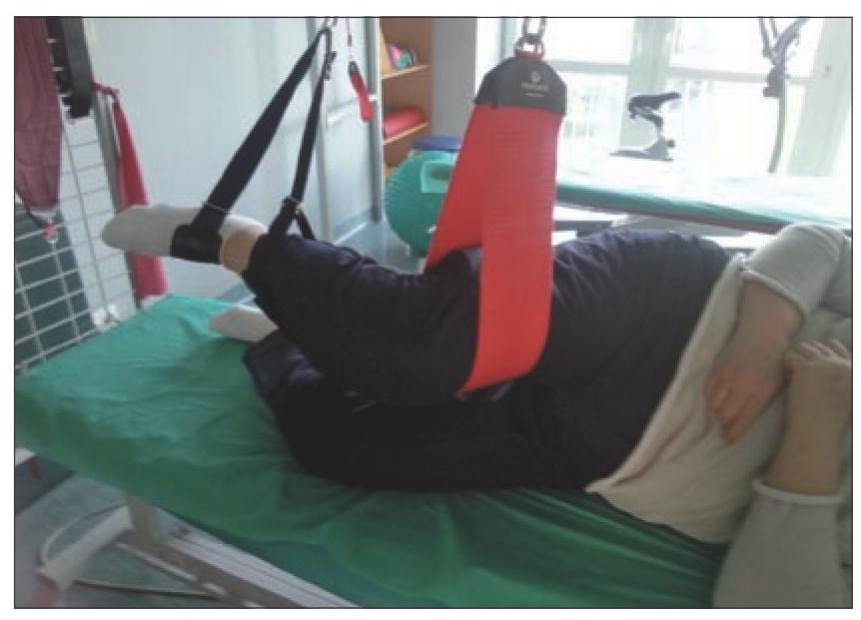
Ryc. 5, 6. Ćwiczenia fizjoterapeutyczne: czynne wspomagane i czynne w odciążeniu.
Prawidłowo zastosowane przez fizjoterapeutę ćwiczenia odciążają powierzchnie stawowe, poprawiają odżywienie chrząstki stawowej i produkcję mazi stawowej, przyczyniają się do zmniejszenia dolegliwości bólowych. Ponadto, aby spowolnić proces degeneracyjny, poprawić metabolizm wewnątrzkomórkowy, zmniejszyć wzmożone napięcie mięśniowe, obrzęki, ból, a przede wszystkim by umożliwić zwiększenie ograniczonej aktywności ruchowej wykorzystuje się różnorodne zabiegi fizykalne (ryc. 7-10).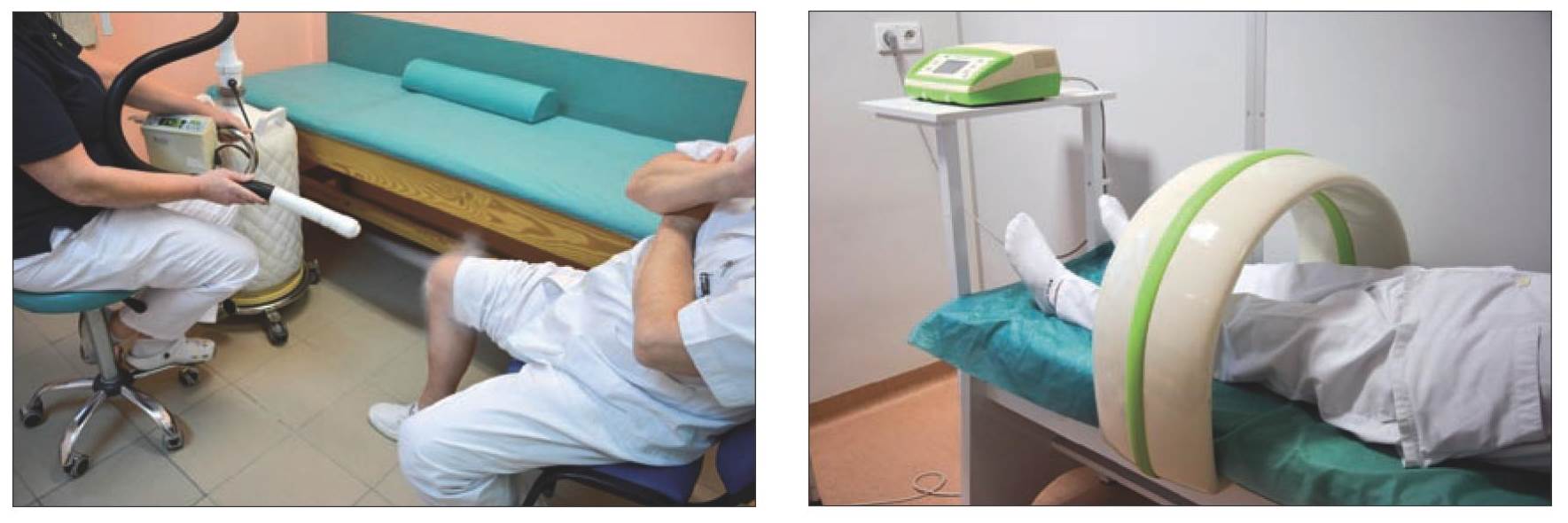
Ryc. 7, 8. Zabiegi: krioterapii miejscowej oraz pola magnetycznego niskiej częstotliwości.
W gonartrozie najczęściej stosuje się takie zabiegi fizjoterapeutyczne, jak: pole magnetyczne niskiej lub wysokiej częstotliwości, ultradźwięki lub ultrafonoforeza (z zastosowaniem leku, na przykład z grupy NLPZ), laseroterapia, krioterapia miejscowa. Pozytywny wpływ na jakość życia, zmniejszenie dolegliwości bólowych w wielu stawach, zwiększenie ich mobilności, a także poprawę samopoczucia obserwuje się po zastosowaniu cyklu zabiegów krioterapii ogólnoustrojowej (ryc. 11).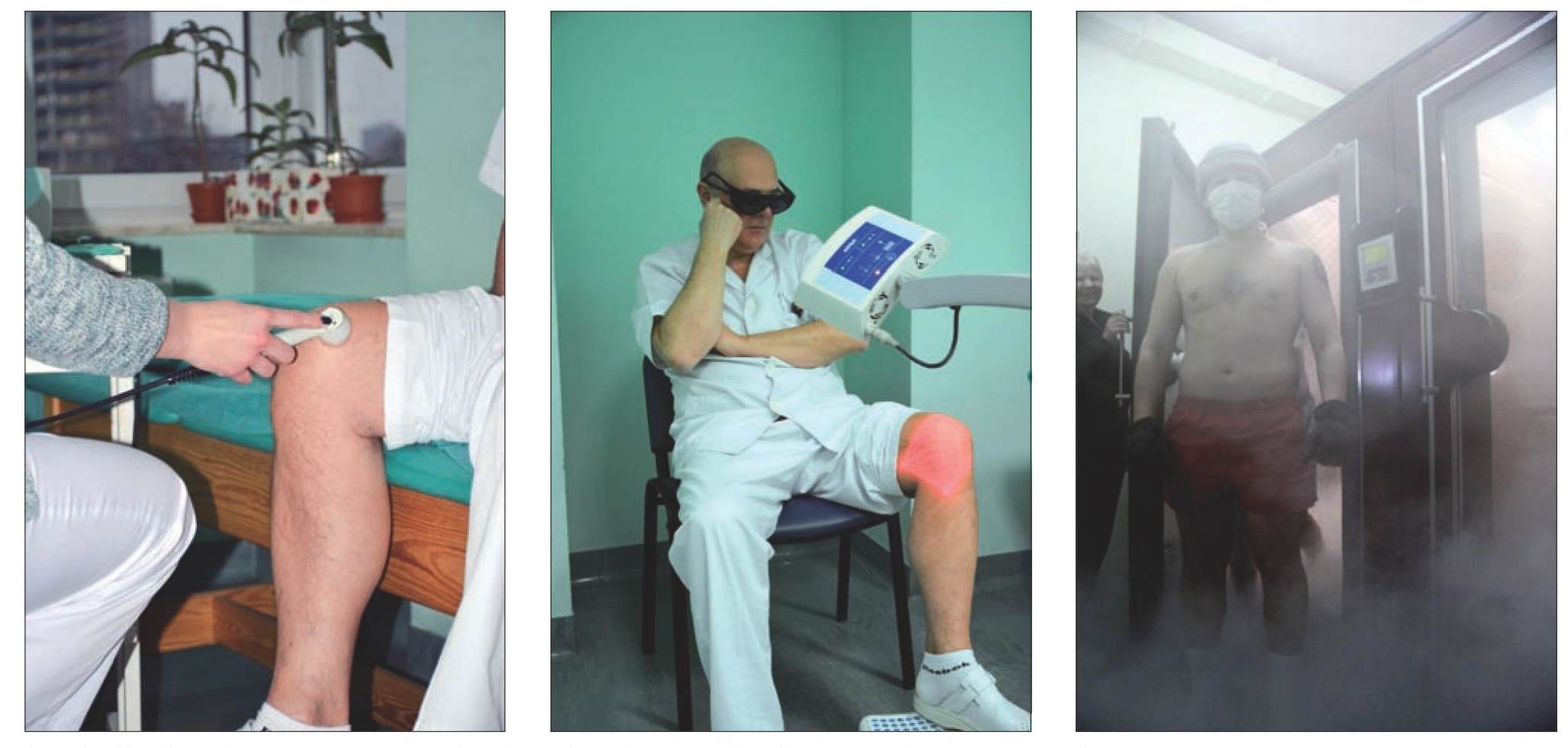
Ryc. 9, 10, 11. Zabiegi fizykoterapii: ultradźwięków, biostymulacji laserowej, krioterapii ogólnoustrojowej.
Całkowite wyleczenie choroby zwyrodnieniowej, naprawa uszkodzonej chrząstki nie są obecnie możliwe, pomimo prowadzonych od lat zaawansowanych badań w tym kierunku. Choroba postępuje, z czasem doprowadza do niepełnosprawności, przewlekłego bólu, a w konsekwencji pogorszenia jakości życia. Jednak odpowiednio wcześnie zastosowana profilaktyka, indywidualnie leczenie, głównie fizjoterapeutyczne, pozwalają znacząco spowolnić tempo rozwoju zmian zwyrodnieniowych, złagodzić związane z nimi dolegliwości bólowe i zachować zalecany przez specjalistów aktywny tryb życia.
PIŚMIENNICTWO
1. Bolanowski J., Wrzosek Z.: Choroby reumatyczne. AWF Wrocław 2007.
2. Stupar M. i wsp.: The association between low back pain and osteoarthitis of the hip and knee: a population ‑based cohort study. J. Manipulative Physiol. Ther., 2010, 33, 5, 349‑354; doi: 10.1016/j.jmpt.2010.05.008
3. Clayton E.S., Hochberg M.C.: Osteoporosis and osteoarthritis, rheumatoid arthritis and spondylarthropathies. Curr. Osteoporos. Rep., 2013, 11, 4, 257‑262; doi: 10.1007//s11914‑013‑0172‑1
4. Zestawienie liczbowe lekarzy i lekarzy dentystów wg wieku, płci i tytułu zawodowego. NIL 2018.
5. Engstrom G. i wsp.: C ‑reactive protein, metabolic syndrome and incidence of severe hip and knee osteoarthritis. A population ‑based cohort study. Osteoarthritis Cartilage, 2009, 17, 2, 168‑173; doi: 10.1016/j.joca.2008.07.003
6. Kwolek A.: Rehabilitacja medyczna. Elsevier Urban & Partner, Wrocław 2007.
7. Mika T., Kasprzak W.: Fizykoterapia. Wyd. 4. Wyd. Lekarskie PZWL, Warszawa 2006.
ARTYKUŁ OPUBLIKOWANY W MS 5/2018
Fot. autorów i Fotolia.com














