Renata Chałas, Olga Rudzka, Katarzyna Kamińska-Pikiewicz
Katedra i Zakład Stomatologii Zachowawczej z Endodoncją, Uniwersytet Medyczny w Lublinie
Praca recenzowana
Mimo że G.V. Black w stworzonej przez siebie klasyfikacji ubytków próchnicowych nie uwzględnił próchnicy początkowej, tzw. plamy próchnicowej, pojęcie to jest powszechnie stosowane zarówno przez ośrodki akademickie, jak i lekarzy praktyków. Sam autor „flagowej klasyfikacji” już w 1896 roku przewidywał jednak, że „czasy, w których będziemy zaangażowani raczej w stomatologię prewencyjną niż w naprawczą, z pewnością nadejdą” (1). Aby pomóc w osiągnięciu tego celu, Amerykańskie Towarzystwo Stomatologiczne (ang. American Dental Association, ADA) stworzyło System Klasyfikacji Próchnicy (ang. Caries Classification System, CCS). W 2008 roku powołana została grupa ekspertów, których zadaniem było opracowanie klasyfikacji użytecznej dla lekarzy praktyków, łatwej w zastosowaniu i mającej zarówno cechy wspólne, jak i odróżniające ją od pozostałych klasyfikacji, takich jak ICDAS, PUFA czy CAST (2-4). ADA CCS wyróżnia próchnicę ubytkową i nieubytkową (przedubytkową), bez odniesienia do konkretnego sposobu leczenia, oraz łączy kliniczny obraz zmiany próchnicowej z jej obrazem radiologicznym, pozwalając na rozpoznanie aktywności próchnicy po pewnym czasie (5, 6). Według ADA za zmianę próchnicową uznawana jest kliniczna manifestacja choroby próchnicowej. Pacjent ze zdiagnozowaną chorobą próchnicową może mieć kilka lub wiele zmian próchnicowych, a ich liczba i stopień zaawansowania określają aktywność choroby próchnicowej. Każda zmiana próchnicowa może być sklasyfikowana jako nieubytkowa (ang. noncavitated) lub ubytkowa (ang. cavitated). Próchnica nieubytkowa odnosi się najczęściej do zmiany początkowej (plamy próchnicowej), przed wystąpieniem makroskopowo dostrzegalnego przerwania ciągłości szkliwa. Plamę próchnicową charakteryzują zmiana barwy i połysk (lub jego brak), które są wynikiem zachwiania równowagi pomiędzy remineralizacją i demineralizacją. Jeśli zmiana widoczna jest jedynie po osuszeniu powierzchni zęba, oznacza to mniejsze jej zaawansowanie. Powrót do równowagi powoduje remineralizację początkowej zmiany próchnicowej, co skutkuje powstaniem blizny tkankowej (ang. scar tissue, łac. restitutio ad integrum). Natomiast dalszy postęp demineralizacji prowadzi do powstania ubytku, oznaczającego utratę integralności twardych tkanek zęba. Zmiany te należy różnicować z hipoplazją szkliwa oraz z hipomineralizacją zębów siecznych i trzonowych (7). Próchnica ubytkowa wymaga postępowania mikroinwazyjnego/inwazyjnego (chirurgicznego), bez którego zahamowanie dalszego rozwoju tego procesu będzie niemożliwe (5).
Przez wiele lat lekarze dentyści stawiali znak równości między chorobą próchnicową a ubytkami. Zmiana próchnicowa, a dalej ubytek jest w świetle obecnej wiedzy wyrazem zachwiania „równowagi próchnicowej” (ang. caries balance). Diagnostyka próchnicy (ang. caries diagnosis) uwzględnia wielopoziomowy proces diagnostyczno-terapeutyczny. Jednym z etapów jest wykrywanie próchnicy (ang. lesion detection). Diagnostyka zmian próchnicowych, szczególnie trudna w przypadkach powierzchni stycznych zębów bocznych ze względu na uwarunkowania anatomiczne, jest źródłem licznych problemów diagnostyczno-terapeutycznych, a obecność zęba sąsiedniego dodatkowo ogranicza monitorowanie tych miejsc (8, 9). Dlatego też precyzyjne działania wydają się szczególnie istotne, gdyż jak wskazują wyniki badań, zmiany próchnicowe bez ubytku są zazwyczaj skąpoobjawowe, a w zdecydowanej większości przypadków (93,8% zmienionych powierzchni) pacjenci nie zgłaszają żadnych dolegliwości (5).
W procesie diagnostyki próchnicy wykorzystuje się metodę wizualno-dotykową i metody radiologiczne – a dokładniej zdjęcia skrzydłowo-zgryzowe, które wspólnie stanowią złoty standard w wykrywaniu i rozpoznawaniu zmian próchnicowych (ryc. 1).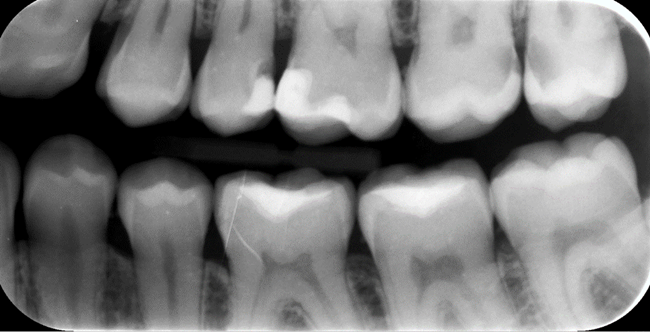
Ryc. 1. Zdjęcie skrzydłowo-zgryzowe obrazujące m.in. próchnicę zębów na powierzchniach stycznych.
Badanie wizualno-dotykowe powinno być przeprowadzone w stosunku do każdej powierzchni zęba. W ocenie powierzchni stycznych pomocne są elastomerowe separatory ortodontyczne, które rozsuwając zęby, umożliwiają ocenę powierzchni aproksymalnych (ryc. 2).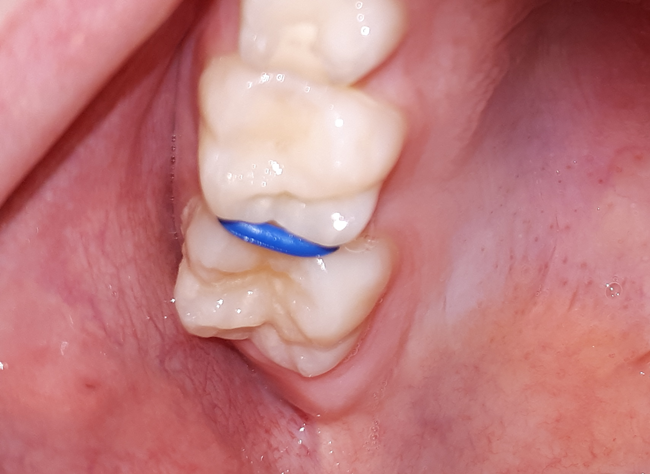
Ryc. 2. Elastomerowy separator ortodontyczny pomiędzy zębami 16 i 55.
Należy pamiętać, że powierzchnia zęba powinna być przed badaniem diagnostycznym osuszona (w dalszej kolejności oczyszczona), a narzędziem zalecanym do badania dotykowego struktury tkanek zęba jest sonda WHO 621, małe upychadło kulkowe lub ekskawator (10). Do takiego badania należy zastosować również odpowiednie oświetlenie, pomocne może być powiększenie: lupy, kamera wewnątrzustna czy zastosowanie transiluminacji. Oceniając zmianę próchnicową, należy zwrócić uwagę na: lokalizację zmiany próchnicowej, obecność płytki nazębnej i przebarwień, stopień zaawansowania, ocenę aktywności, obecność (bądź brak) ubytku tkanek twardych. Najpowszechniej stosowanym systemem diagnostycznym w ocenie powierzchni stycznych jest badanie radiologiczne (11). Pitts i Rimmer w przeprowadzonych badaniach skorelowali przezierność zmian próchnicowych na zdjęciach radiologicznych z obecnością lub brakiem ubytku twardych tkanek. Żadna ze zmian wykazujących przezierność w połowie zewnętrznej grubości szkliwa nie wykazywała ubytku dostrzegalnego w badaniu klinicznym. Przezierność widoczna w połowie wewnętrznej grubości zębiny korelowała dodatnio z obecnością ubytku w 100% zbadanych zębów stałych i w 48% zębów mlecznych (12). Dodatkowymi często stosowanymi metodami, które mogą być wykorzystane w diagnostyce tego typu zmian, są metody oparte na zjawisku fluorescencji (DIAGNOdent pen, KaVo) (ryc. 3) i metody optyczne wykorzystujące wiązkę światła przechodzącą przez tkanki zęba (transiluminacja, FOTI, DIFOTI) (13).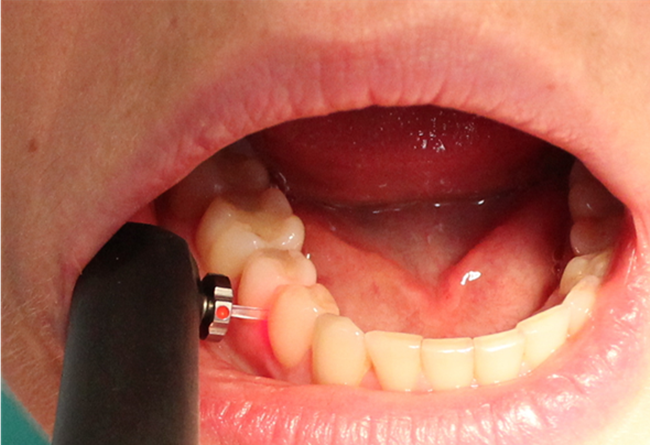
Ryc. 3. Urządzenie DIAGNOdent pen z końcówką do oceny powierzchni stycznych.
Dotychczas przeprowadzone badania kliniczne wskazują również na przydatność urządzenia DIAGNOcam (KaVo) (ryc. 4) w praktyce stomatologicznej w ocenie występowania próchnicy na powierzchniach stycznych. Porównanie metody prześwietlania tkanek światłem bliskiej poczerwieni ze zdjęciami skrzydłowo-zgryzowymi wykazało zgodność diagnozy w 95,3% przypadków występowania próchnicy w zębinie u pacjentów, u których nie stwierdzono utraty ciągłości twardych tkanek zęba i obecności wypełnień na powierzchniach aproksymalnych (14).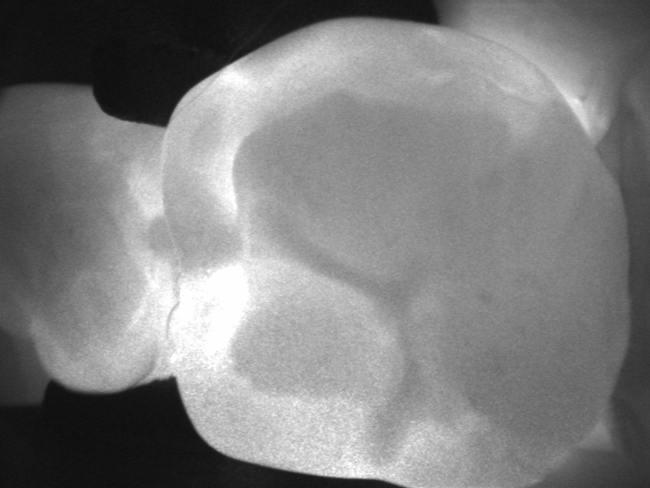
Ryc. 4. Diagnostyka próchnicy na powierzchni stycznej z użyciem urządzenia DIAGNOcam.
Niemniej należy zwrócić uwagę, że wskazania urządzeń diagnostycznych powinny być zawsze szczegółowo interpretowane w kontekście decyzji terapeutycznych, szczególnie w przypadku braku ich zgodności z badaniem klinicznym, tak by uniknąć pozostawienia zmian próchnicowych, które wymagają interwencji (ang. undertreatment) lub niepotrzebnego leczenia inwazyjnego (ang. overtreatment). Dodatkowe urządzenia powinny służyć przede wszystkim jako narzędzia pomocnicze w diagnostyce próchnicy, zawsze w powiązaniu z badaniem klinicznym i oceną czynników ryzyka próchnicy u pacjenta (13).
PIŚMIENNICTWO
2. Garvin J.: Caries classification system under study. ADA News, 2008, 39, 16, 1, 8-9.
3. Fisher J., Glick M.; FDI World Dental Federation Science Committee: A new model for caries classification and management: the FDI World Dental Federation caries matrix. JADA, 2012, 143, 6, 546-551.
4. Ismail A.I. i wsp.: Caries management pathways preserve dental tissues and promote oral health. Community Dent. Oral Epidemiol., 2013, 41, 1, e12-e40.
5. Young D.A. i wsp.: The American Dental Association Caries Classification System for clinical practice: a report of the American Dental Association Council on Scientific Affairs. J. Am. Dent. Assoc., 2015, 146, 2, 79-86.
6. Boguszewska-Gutenbaum H., Turska-Szybka A.: Przebieg procesu próchnicowego [w:] Olczak-Kowalczyk D., Szczepańska J., Kaczmarek U. (red.): Współczesna stomatologia wieku rozwojowego. Med. Tour Press International, Otwock 2017.
7. William V., Messer L.B., Burrow M.F.: Molar incisor hypomineralization: review and recommendations for clinical management. Pediatr. Dent., 2006, 28, 3, 224-232.
8. Jędrychowska P., Zarzecka J.: Wybrane, współczesne metody diagnozowania początkowych zmian próchnicowych. Por. Stomatol., 2006, 6, 2, 22-25.
9. Kulczyk T.: Wykrywanie ognisk próchnicy za pomocą zdjęć skrzydłowo-zgryzowych. Mag. Stomatol., 2004, 14, 4, 31-34.
10. Stookey G.: Should a dental explorer be used to probe suspected carious lesions? No-use of an explorer can lead to misdiagnosis and disrupt remineralization. JADA, 2005, 136, 11, 1527-1531.
11. Wójcik-Chęcińska I. i wsp.: Specifics of proximal caries and their diagnostics in posterior teeth. Curr. Iss. Pharm. Med. Sci., 2015, 28, 2, 92-96.
12.Pitts N.B., Rimmer P.A.: An in vivo comparison of radiographic and directly assessed clinical caries status of posterior approximal surfaces in primary and permanent teeth. Caries Res., 1992, 26, 2, 146-152.
13. Chałas R.: Laser jako narzędzie diagnostyczne w wykrywaniu próchnicy zębów [w:] Lasery w stomatologii. Red. Dembowska E. Wydawnictwo Czelej, Lublin 2015, 115-130.
14. Söchtig F., Hickel R., Kühnisch J.: Caries detection and diagnosis with near-infrared light transillumination: clinical experiences. Quintessence Int., 2014, 45, 6, 531-538.















