Janina Słobodzian-Rakowska
Postawa ciała ma wpływ na funkcjonowanie całego organizmu, a nie tylko narządu ruchu, którego częścią jest układ stomatognatyczny. Dzięki układowi sensomotorycznemu, przedsionkowemu oraz kontroli wizualnej organizm człowieka jest w stanie utrzymywać i kontrolować postawę ciała w pozycji pionowej, a także podczas ruchu (1). Szczególną rolę w kontrolowaniu postawy ciała odgrywają tak zwane rejony kluczowe ciała (ryc. 1), opisane przez I. Seifert: „Rejony kluczowe to rejony ciała, które szczególnie często i intensywnie mają wpływ na inne części organizmu. Zaburzenia czynności w tych rejonach wywołują reakcje, kolejne zaburzenia czynności lub/oraz zespoły bólu, w pozornie oddalonych partiach ciała. Mówimy wtedy o «zespołach łańcuchów powiązań czynnościowych»” (2). Zaburzenie w rejonie kluczowym jest przez organizm traktowane priorytetowo oraz szybciej rejestrowane na poziomie segmentów ruchowych kręgosłupa, pozasegmentarnie, a także centralnie. Przebieg procesu tworzącego łańcuch powiązań czynnościowych u dorosłej osoby w znacznej mierze określają: jej statyka, indywidualne zależności wynikające z jej pionowej pozycji oraz stereotypu chodu (3).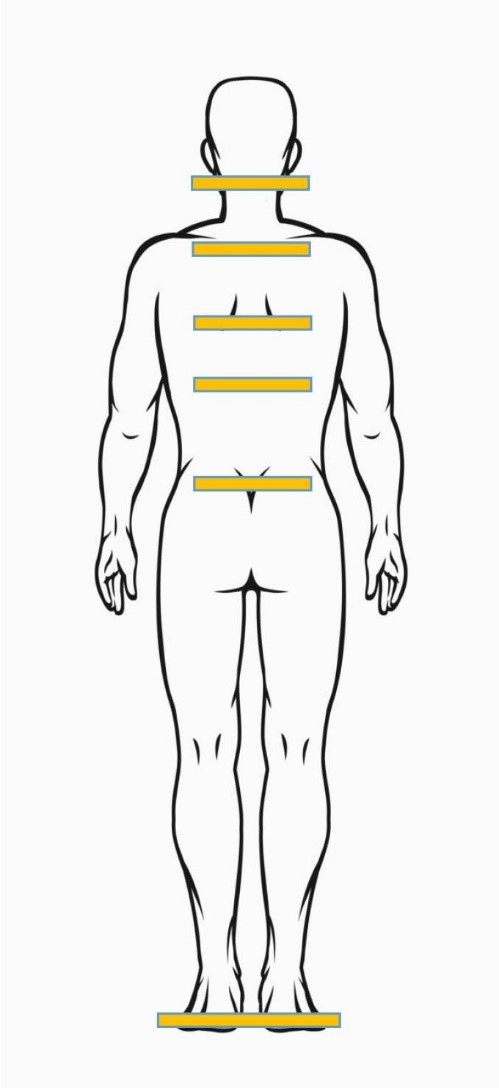
Podstawowym warunkiem równowagi w rejonach kluczowych ciała są prawidłowo następujące po sobie procesy pionizacyjne w wieku niemowlęcym. Neurofizjologiczny wzorzec pionizacji jest wpisany w osobowość nowo narodzonego człowieka i dokonuje się automatycznie. W 1. roku życia mogą pojawić się liczne przyczyny zaburzające ten wzorzec, na przykład urazy okołoporodowe, wady wrodzone, choroby wieku niemowlęcego, nieprawidłowości w pielęgnacji, inne. Pionizacja niemowlęcia dokonująca się według prawidłowego wzorca daje szansę na optymalne ukształtowanie się stawów krzyżowo-biodrowych, skokowych, biodrowych, połączenia głowowo-szyjnego wraz ze stawem skroniowo-żuchwowym oraz poszczególnych segmentów ruchowych kręgosłupa. Warunkuje również kształtowanie się osobniczych typów miednicy i fizjologicznych krzywizn kręgosłupa. Poszczególne pozycje w rozwoju dziecka powinny następować po sobie, bez pomijania którejkolwiek z nich, a zwłaszcza prawidłowego leżenia na brzuchu i raczkowania (ryc. 2).
Wpływ miednicy na układ stomatognatyczny
Możliwości wykorzystania wiedzy na temat związków miednicy z ssż w praktyce lekarza stomatologa
Stomatolog najczęściej nie bada równowagi statycznej miednicy, nie wykonuje również testów czynnościowych dla tych części narządu ruchu, które wykazują najściślejsze związki z systemem żuchwowo-gnykowym. Może jednak zwrócić szczególną uwagę w wywiadzie na te objawy, które sugerują występowanie zaburzeń czynności w obrębie miednicy, a także zadać dodatkowe pytania, które potwierdzą występowanie nieprawidłowości tej okolicy. Dzięki temu dentysta będzie miał możliwość podjęcia decyzji o potrzebie skierowania pacjenta na dodatkowe badanie czynnościowe do fizjoterapeuty i – jeśli zaistnieje potrzeba – zastosowaniu terapii manualnej doprowadzającej ten rejon do równowagi.
Objawy mogące świadczyć o nierównowadze statycznej miednicy i zaburzeniach czynności skb (4):
- częste stany zapalne gardła, anginy w wieku dziecięcym i późniejszym,
- zasłabnięcia, omdlenia, utraty przytomności, zwłaszcza w pozycji stojącej (bez potwierdzonej badaniami przyczyny organicznej),
- u kobiet zaburzenia miesiączkowania, na przykład ból podczas miesiączki lub powtarzający się podczas konkretnej fazy cyklu, nieregularność, miesiączki zbyt skąpe, zbyt obfite bez potwierdzonej badaniami przyczyny,
- ból w rzucie skb, pośladka po stronie dysfunkcyjnej,
- dolegliwości migrenowo-wegetatywne, na przykład połowicze bóle głowy,
- zaburzenia czucia głębokiego kończyny dolnej po stronie dysfunkcyjnego stawu.
Pytania, które warto zadać pacjentowi:
- Czy w wieku niemowlęcym przechodził przez wszystkie etapy pionizacji (leżenie na brzuchu, pełzanie, raczkowanie, chodzenie bokiem przy meblach, samodzielne chodzenie)?
- Jak się czuje w pozycji stojącej? (Osoby z dysfunkcyjnymi skb w pozycji stojącej źle się czują, słabną, odczuwają ból w okolicy skb).
- Czy zdarzały się istotne upadki na pośladki, urazy miednicy?
- Czy istnieje potrzeba skracania jednej nogawki spodni lub krawędź nogawki po stronie krótszej kończyny dolnej jest bardziej wystrzępiona?
- Czy spódnica układa się symetrycznie na biodrach?
- Czy kiedykolwiek wyrównywał wkładką długość jednej z kończyn dolnych?
- Czy oglądając się w lustrze, zwraca uwagę na jakąkolwiek asymetrię w obrębie miednicy?
Wpływ stawu biodrowego na układ stomatognatyczny
Objawy mogące świadczyć o zaburzeniu czynności stawu biodrowego:
- dolegliwości bólowe odcinka L i L-S kręgosłupa, zwłaszcza w pozycjach statycznych, na przykład w nocy,
- dolegliwości bólowe stawu kolanowego bez urazu w wywiadzie,
- pobolewanie okolicy stawu skokowego bez wcześniejszego urazu,
- współistniejące objawy dyspeptyczne, gastryczne (przy normie w badaniach obiektywnych),
- chód kaczkowaty, opadanie jednej strony miednicy podczas chodu,
- zmiana postawy ciała – pogłębianie się lordozy lędźwiowej.
Pytania, które warto zadać pacjentowi:
- Czy w nocy sypia bez dolegliwości i wstaje wypoczęty?
- Jaka pozycja w nocy prowokuje ból? (Najczęściej ból pojawia się podczas leżenia na dysfunkcyjnym stawie biodrowym lub na plecach).
- Czy nastąpiła zmiana sposobu chodzenia?
- Czy występują ograniczenia w ruchomości stawów biodrowych, na przykład podczas ćwiczeń, siedzenia, zakładania nogi na nogę?
- Czy zaobserwował zmiany w postawie ciała, a szczególnie pogłębienie lordozy lędźwiowej?
- Czy występują charakterystyczne dolegliwości bólowe stawu kolanowego, skokowego, odcinka L, L/S kręgosłupa, okolicy pachwiny, głęboko w stawie biodrowym?
- Czy w dzieciństwie rozpoznano dysplazję stawu biodrowego?
Najczęściej występującą niebolesną wadą stóp jest koślawość stępu. Zaburzenie polega na nieprawidłowym obciążaniu tyłostopia w kierunku do pronacji oraz zaburzeniu spiralnej konstrukcji stopy. Rozpoznanie zaburzeń lub patologii w obrębie stóp wymaga ich uważnej obserwacji podczas stania na podoskopie i podczas chodu, na przykład po ścieżce baropodometrycznej, a także wykonania testów czynnościowych. Terapeuta ocenia kąt ustawienia stępu, płaszczyzny i punkty podparcia stopy. Wykonuje testy dla oceny I promienia stopy, a także inne mające na celu wykrycie nierównowagi w obrębie mięśni długich wpływających na ustawienie stępu: piszczelowego przedniego, tylnego, strzałkowych długiego i krótkiego, brzuchatego łydki, innych.
Możliwości wykorzystania wiedzy na temat związków stóp z ssż w praktyce lekarza stomatologa
W gabinecie lekarza dentysty przydatna okazuje się obserwacja zużycia podeszwy buta (ryc. 3) lub pytanie o nadmierne zużywanie, wypaczanie obuwia (gdy pacjent przychodzi w nowym, mało używanym obuwiu). Jeśli pacjent prawidłowo obciąża stopy, może pojawić się niewielkie starcie podeszwy buta w okolicy pięty na zewnątrz od linii środkowej buta. Cholewka nie jest wypaczona. Wszystkie odstępstwa w sposobie zużywania obuwia od opisanego wyżej świadczą o problemach w zakresie czynności i/lub morfologii stawów stępu, śródstopia, palców stóp. Są także istotnym wskazaniem do dalszej diagnostyki stóp i – jeśli istnieje taka potrzeba – zastosowania korekcji czynnej (ćwiczenia), biernej (wkładki) lub mieszanej czynno-biernej.
Objawy mogące świadczyć o zaburzeniach czynności w obrębie stóp:
- odciski, modzele na stopach,
- koślawość palucha,
- bóle w obrębie stawów stępu, śródstopia, przodostopia,
- nadmierne zużywanie, wypaczanie obuwia.
Wpływ przejścia głowowo-szyjnego (Oo/C1, C2) na układ stomatognatyczny
Istotna część somatosensorycznych aferencji dla statycznych i statokinetycznych odruchów postawy pochodzi z rejonu stawów głowowo-szyjnych (7). Na podstawie prac Häggmana-Henricksona i wsp. (8) można uzasadnić wzajemny, funkcjonalny związek między ssż i segmentami kręgosłupa szyjnego wraz z połączeniem głowowo-szyjnym. Ruchy w ssż zawsze przebiegają w sposób skoordynowany z ruchami w stawach szczytowo-potylicznych i stawach kręgosłupa szyjnego. I tak wraz z ruchem odwodzenia żuchwy pojawia się napięcie mięśni stabilizujących kręgosłup szyjny i głowę w ruchu wyprostnym. Podczas przywodzenia żuchwy pojawia się napięcie mięśni karku, w tym mięśni podpotylicznych, które stabilizują głowę i kręgosłup szyjny, zapobiegając skłonowi głowy i kręgosłupa szyjnego w tył. Przejście głowowo-szyjne jest szczególnym rejonem, ponieważ tkanka łączna i mięśnie tej okolicy są bardzo gęsto zaopatrzone w receptory bezpośrednio połączone z organem równowagi i określonymi ośrodkami w mózgu kontrolującymi motorykę dużą i małą (3). Z tego powodu zaburzenia w rejonie przejścia głowowo-szyjnego mogą mieć konsekwencje w całym narządzie ruchu, a szczególnie mogą prowadzić do zaburzeń napięcia mięśniowego i powięziowego oraz do pogorszenia jakości czynności statycznych i dynamicznych (9). Warto pamiętać o anatomiczno-czynnościowych uwarunkowaniach tego rejonu: poprzez jądro rdzeniowe nerwu trójdzielnego dochodzi do wzajemnego wpływu i wymiany informacji z wszystkimi trzema gałęziami nerwu trójdzielnego, nerwem językowo-gardłowym, błędnym, dodatkowym, podjęzykowym. Te szyjno-trójdzielne zależności w sytuacjach zaburzeń czynności mogą być czynnikiem sprzyjającym generowaniu dolegliwości w obrębie głowy oraz systemu żuchwowo-gnykowego (10, 11).
Sposoby badania połączenia głowowo-szyjnego możliwe do zastosowania w praktyce lekarza stomatologa
Lekarz stomatolog może w swoim gabinecie wykorzystać następujące badania i obserwacje pacjenta, które potwierdzą lub wykluczą zaburzenia na poziomie połączenia głowowo-szyjnego:
1. Obserwacja ustawienia głowy w płaszczyźnie strzałkowej oraz reakcji zmiany w teście kontrolnym po korekcji tego ustawienia (ryc. 4).

Prawidłowe ustawienie głowy gwarantuje rzutowanie środka ciężkości głowy (ciężar głowy dorosłego człowieka waha się od 4 do 5 kg) na trzon pierwszego kręgu piersiowego (4), linia oczu ustawia się horyzontalnie, płaszczyzna zgryzu oraz uszno-nosowa przyjmują położenie poziome (12). Wówczas siły potrzebne do utrzymania głowy we właściwym położeniu przy pionowej postawie ciała są najmniejsze. Praca siedząca, na przykład przy obsłudze komputera, w biurze, za kierownicą auta oraz na wielu innych stanowiskach sprzyja wysuwaniu głowy w przód w płaszczyźnie strzałkowej. Również stres, a właściwie fizyczne wzorce przeżywania stresu, mogą prowokować nadmierne napięcie mięśni karku oraz mięśni podpotylicznych, co objawia się wysuwaniem głowy w przód w stosunku do punktu podparcia. Te biomechaniczne zmiany w połączeniu głowowo-szyjnym i całym kręgosłupie szyjnym na początku nie dają żadnych objawów. Jednak są to miejsca o zmniejszonej odporności na przeciążenie. Gdy zdolności kompensacyjne organizmu się wyczerpią, pojawiają się pierwsze objawy ze strony kręgosłupa szyjnego, głowy, twarzy, ssż (4).
Jeśli pacjent w trakcie badania ma objawy ze strony systemu żuchwowo-gnykowego, na przykład nieprawidłowy tor ruchu żuchwy, wówczas warto po korekcji ustawienia głowy od razu sprawdzić, czy tor ruchu żuchwy zareagował zmianą (w kierunku poprawy lub pogorszenia). Jeśli zmiana ustawienia głowy sprowokowała zmianę w torze ruchu żuchwy, wówczas należy przyjąć, że połączenie głowowo-szyjne wymaga pracy i zaproponować dodatkowe leczenie u terapeuty manualnego. Jeśli zmiana nie nastąpiła, prawdopodobnie wystarczy nauczenie pacjenta prawidłowego ustawienia głowy. Stomatolog może w przystępny sposób zademonstrować „na pacjencie” wzorzec prawidłowego utrzymywania głowy – poprzez cofnięcie brody do krtani, uniesienie czubka głowy w górę i opuszczenie ramion.
2. Obserwacja ustawienia głowy w płaszczyźnie czołowej jest kolejnym bardzo ważnym elementem badania połączenia głowowo-szyjnego (ryc. 5).
Skłon głowy do boku zawsze zachodzi z rotacją w tę samą stronę. Te biomechaniczne zmiany w połączeniu głowowo-szyjnym wywołują kolejne zmiany biomechaniczne i odruchowe na poziomie połączeń (szwów) kości czaszki oraz ssż (4, 5).
3. Badanie patologicznej czynnościowo aktywności tkankowej na kresie karkowej dolnej poprzez ucisk w okolicach przyczepów mięśni podpotylicznych (ryc. 6).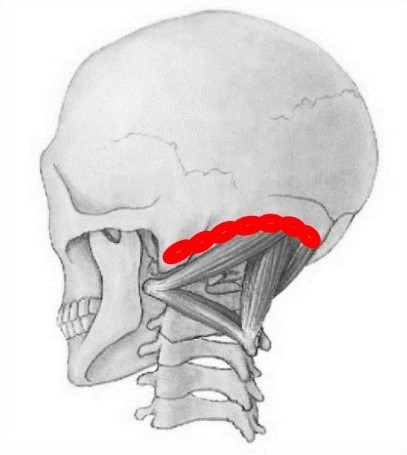


PIŚMIENNICTWO
1. Ohlendorf D. i wsp.: Können experimentell herbeigeführte Veränderungen der Okklusion das menschliche Gleichgewicht beeinflussen? Manuelle Medizin, 2008, 46, 6, 412-417.
2. Seifert I.: Schlüsselregionen beim Säugling. Manuelle Medizin, 2010, 48, 2, 83-90.
3. Coenen W.: Koordinations- und Konzentrationsstörungen im Kindesalter. Möglichkeiten der Manuellen Medizin. Manuelle Medizin, 2002, 40, 6, 352-358.
4. Rakowski A.: Terapia manualna holistyczna. Centrum Terapii Manualnej, Poznań 2011.
5. Słobodzian-Rakowska J., Rakowski A.: Rozdział XII: Zespół żuchwowo-gnykowo-czaszkowy. W: Rakowski A.: Terapia manualna holistyczna. Centrum Terapii Manualnej, Poznań 2017.
6. Myers T.W.: Taśmy anatomiczne. DB Publishing, Warszawa 2010.
7. Hülse M., Losert-Bruggner B.: Die kraniomandibulӓre Dysfunktion. Manuelle Medizin, 2009, 47, 1, 7-15.
8. Häggman-Henrikson B., Zafar H., Eriksson P.O.: Disturbed jaw behaviour in whiplash-associated disorders during rhythmic jaw movements. J. Dent. Res., 2002, 81, 11, 747-751.
9. Plato G.: Der Weg zur Chronifizierung der kraniomandibulӓren Dysfunktionen (CMD). Die Sicht des Orthopӓden/Manualtherapeuten. Manuelle Medizin, 2008, 46, 6, 384-385.
10. Kopp S.: Screening im kraniomandibulären System. Die Sicht des Zahnarztes/Kieferorthopäden. Manuelle Medizin, 2008, 46, 6, 381-383.
11. Schildt-Rudloff K., Sachse J., Harke G.: Wirbelsäule. Manuelle Untersuchung und Mobilisationsbehandlung für Ärzte und Physiotherapeuten. Urban & Fischer, München 2008.
12. Kapandji A.I.: Anatomia funkcjonalna stawów. Tom 3: Kręgosłup i głowa. Elsevier Urban & Partner, Wrocław 2014.